L’ipertensione arteriosa polmonare (PAH) è una malattia mortale, ma è possibile affrontarla, se viene diagnosticata in tempo. Ecco cosa hanno rivelato sulla PAH i dati e le ricerche scientifiche più recenti, fra cui chi è più a rischio e i segnali di avviso ai quali prestare attenzione.
La pressione sanguigna alta, conosciuta anche come ipertensione, è così diffusa — circa un americano adulto su tre ne soffre — che probabilmente conosci qualcuno che ne soffre. Potresti averla anche tu.
L’ipertensione arteriosa polmonare, d’altro canto, è molto più rara e potenzialmente molto più mortale.
Quando ad una persona viene diagnosticata un’ipertensione normale (sistemica), significa che la forza con la quale il sangue spinge contro le pareti delle arterie è troppo elevata e può aumentare il rischio di un attacco di cuore e ictus.
L’ipertensione polmonare è una forma di ipertensione che colpisce i polmoni. Può essere scatenata da moltissimi fattori, fra cui apnea del sonno e broncopneumopatia cronica ostruttiva o BPCO, come viene comunemente chiamata. L’ipertensione arteriosa polmonare (PAH) è un tipo di ipertensione polmonare, che si verifica quando le pareti delle arterie che vanno dal lato destro del cuore ai polmoni si restringono. Di conseguenza, la pressione nei polmoni aumenta, portando a sintoni quali affaticamento e respiro corto.
Anche se la PAH è una malattia rara — la reale prevalenza è sconosciuta, ma si stima che colpisca da 50 a 100 persone su un milione — avere la diagnosi e la cura corrette è fondamentale per coloro che ne soffrono, poiché la PAH peggiora col tempo e al momento non esiste una cura.
Se fai parte di questo gruppo o sei solo curioso di conoscere maggiori informazioni sulle condizioni spesso mortali, ecco un’introduzione sui fatti che riguardano la PAH.
1. La causa esatta della PAH è sconosciuta, ma i cambiamenti fisiologici sono la chiave del suo sviluppo e della sua progressione.
La PAH viene diagnosticata quando la pressione media del sangue che passa nelle arterie sul lato destro del cuore è 25 mmHg o superiore. Nessuno sa esattamente cosa scateni la catena di eventi che dà origine alla PAH, ma gli esperti hanno appreso molto su come progredisce.
“Inizia con la costrizione di questi vasi e porta al rimodellamento della parete dei vasi”, afferma Alessandro Maresta, M.D., Vicepresidente e Direttore degli affari medici globali per Actelion Pharmaceuticals, un’azienda di biotecnologia svizzera che Johnson & Johnson ha acquisito nel giugno 2017. “Quando le pareti dei vasi sanguigni si ispessiscono, il lume — lo spazio attraverso il quale il sangue fluisce — diminuisce e la pressione aumenta. Mentre la malattia progredisce, la pressione continua ad aumentare, ma il ventricolo destro del cuore non è progettato per pompare sangue contro questa pressione così elevata."
Mentre le condizioni peggiorano, “i pazienti iniziano a diventare molto stanchi e il respiro si accorcia”, dice Nazzareno Galié, M.D., professore di cardiologia e direttore della Scuola di specializzazione in cardiologia presso l’Università di Bologna, Italia. “Alcune persone possono notare palpitazioni o avvertire una pressione al torace, specialmente durante un esercizio fisico."
2. Esistono quattro tipi di PAH.
Secondo Galié, “molte tipologie sono considerate idiopatiche”, significa che non c’è una causa nota o un fattore scatenante principale.
Circa il sei percento dei casi è ereditario. Viene trasmesso da un parente, molto probabilmente durante la mutazione di una proteina ricettore che colpisce la crescita dei tessuti. “Se hai questo gene non significa che svilupperai certamente la PAH, ma sei a rischio elevato”, dice Maresta. “Noi pensiamo che sia necessario più di un fattore scatenante”, come una condizione preesistente.
Le forme di PAH idiopatiche ed ereditarie sono due volte più comuni nelle donne rispetto agli uomini. Infatti, la PAH è diagnosticata più spesso nelle donne tra
i 30 e i 60 anni.
In alcuni casi, la PAH può essere indotta da farmaco. Il farmaco più famoso che causa la PAH è il fen-phen (fenfluramina e fentermina), un farmaco per la perdita di peso diventato famoso negli anni ‘60 e ‘70, ma che non è più sul mercato.
Infine, cause associative si verificano quando la PAH procede di pari passo con un’altra condizione preesistente, come l’HIV, una malattia cardiaca congenita o la sclerodermia.
Tutte e quattro le tipologie — idiopatica, ereditaria, indotta da farmaco e associativa — sono trattate nello stesso modo, ma la prognosi può variare in base alla tipologia da cui si è affetti.
Ad esempio, nota Maresta, i pazienti con PAH associativa, poiché affetti anche da sclerodermia, sono più inclini a malattie renali, complicazioni gastro-intestinali e complicazioni cardiache. “Ciò può colpire l’aspettativa di vita complessiva”, aggiunge Maresta.
3. La PAH colpisce maggiormente le donne rispetto agli uomini.
Le forme di PAH idiopatiche ed ereditarie sono due volte più comuni nelle donne rispetto agli uomini, secondo la Pulmonary Hypertension Association. Infatti, la PAH è diagnosticata più spesso nelle donne tra i 30 e i 60 anni di età.
Al momento non è noto il motivo per cui le donne sono più soggette, ma alcune teorie sotto esame riguardano il ruolo degli estrogeni, cambiamenti (inclusi quelli ormonali) che si verificano durante la gravidanza e collegati a malattie autoimmuni, che hanno anche la tendenza ad essere più prevalenti nelle donne.
4. La PAH è difficile da diagnosticare.
Considerando quanto è rara la PAH, quando un paziente lamenta sintomi quali stanchezza e difficoltà di respirazione, non è insolito che il medico ordini per prima cosa esami per condizioni quali asma e insufficienza cardiaca congestizia.
Mentre ciò ha senso ad un certo livello, poiché questi problemi sono molto più comuni rispetto alla PAH, spiega Galié, significa anche che diagnosticare la PAH richiede un po’ di tempo.
“Puoi consultare un medico generico, poi uno specialista per l’asma, quindi un altro specialista e così via, fino a quando finalmente consulti uno pneumologo o un cardiologo che diagnostica la PAH”, spiega Maresta. “Di solito passa un anno tra il manifestarsi dei sintomi e la diagnosi corretta e finale di PAH."
Inoltre, Galié fa notare: “Il tuo medico dovrà anche escludere altre forme di ipertensione polmonare prima della diagnosi di PAH."
Ma la buona notizia è che la sequenza temporale per diagnosticare la PAH ha iniziato ad essere un po’ più veloce. “Le cose stanno lentamente cambiando, poiché più medici sanno cos’è la PAH e come identificarla”, spiega Maresta.
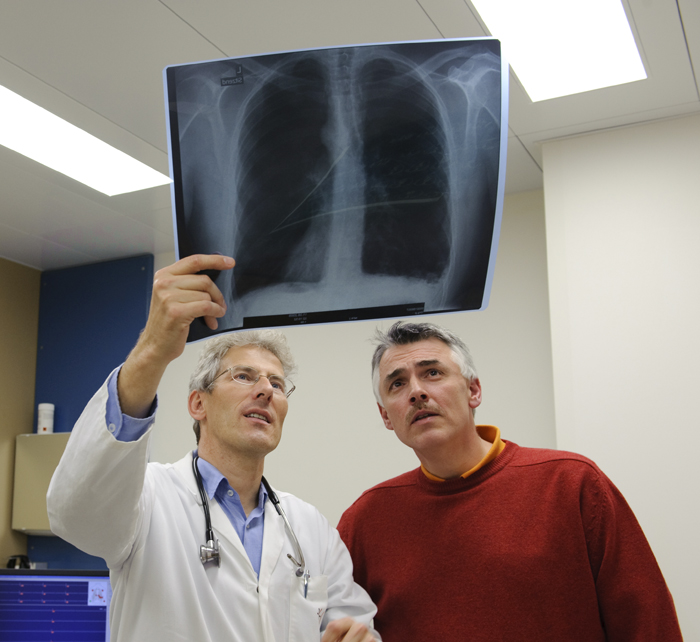
Quando c’è il sospetto di PAH, il medico (probabilmente un cardiologo o uno pneumologo) ordinerà una serie di esami che possono includere una radiografia al torace, un test per la funzionalità polmonare e un test di tolleranza agli esercizi. Se tutti i segnali puntano alla PAH a seguito dei risultati di questi test, sarà necessaria probabilmente una cateterizzazione della parte destra del cuore, che misura la pressione all’interno delle arterie polmonari.
5. Anche se non c’è una cura per la PAH, ci sono modi efficaci per gestire la malattia.
A livello fisiologico, ci sono vari meccanismi biologici differenti, conosciuti come pathway, correlati al modo in cui lavorano i vasi sanguigni, che si crede abbiano un ruolo nella PAH.
“Le linee guida raccomandano vivamente che, quando a un paziente viene diagnosticata la PAH, si avvia una combinazione di farmaci che mirano a due pathway differenti”, spiega Maresta. “Potresti dover assumere un farmaco per primo, per poi iniziare con il secondo entro sei mesi." Maresta aggiunge che gli studi attuali suggeriscono che mirare a tre pathway alla volta può potenzialmente dare risultati migliori.
“La sopravvivenza media [dalla diagnosi] era di due anni e mezzo. Oggi possiamo dire che molti pazienti vivono da sette a 10 anni e alcuni vivono oltre 20 anni."
Alessandro Maresta. M.D.
Vicepresidente e Direttore Medical Affairs, Actelion Pharmaceuticals
Anche se al momento non esiste una cura per la PAH, la prognosi comune attuale è di gran lunga migliore rispetto a 25 anni fa. “La sopravvivenza media [dalla diagnosi] era di 2,5 anni”, afferma Maresta. “Oggi possiamo dire che molti pazienti vivono da sette a 10 anni e alcuni vivono oltre 20 anni."
L’obiettivo principale attuale, aggiunge Maresta, è trovare nuovi percorsi di cura e un farmaco efficace per combatterla, ed è per questo che la ricerca è tutt’ora in corso.
“Siamo impegnati a farla diventare una realtà”, dice Maresta.
Questo articolo, scritto da Barbara Brody, è apparso per la prima volta su www.jnj.com.